
 |
…conomie de la Santť en psychiatrie en 2005 : modŤles et applications (2) |
Au cours des 15 dernières années, la dimension économique
est devenue de plus en plus importante dans l’évaluation des interventions
thérapeutiques. La psychothérapie est souvent perçue comme
un traitement coûteux pour les maladies mentales. Mais il existe de plus
en plus de données concordantes pour démontrer qu’elle peut
permettre une réduction des coûts, non seulement à partir
d’une réduction directe de l’utilisation des services de santé à court
et moyen terme, mais également par un retentissement indirect sur la réduction
de la souffrance de l’entourage et l’amélioration de la productivité.
Les premières études ont porté essentiellement sur l’analyse
des coûts directs (frais manifestes de traitement) dans des troubles
isolés. Des approches plus complètes ont ensuite permis de développer
des modèles d’analyse intégrant les coûts indirects
(retentissement sur le travail et sur les familles) et les bénéfices
gagnés (réduction de la fréquentation des services de
santé, fonctionnement social, créativité), notamment pour
les troubles complexes. Un axe de recherche complémentaire des précédents concerne
la relation entre coût et durée du traitement. Une première
tendance des gestionnaires de santé outre Atlantique a été de
réduire le nombre de séances de psychothérapie et la formation
des praticiens tout en augmentant les paperasses administratives*. On s’aperçoit
aujourd’hui que, hors indications précises, il n’existe
guère de données pour affirmer que les traitements courts et
focalisés sont efficaces et coût-efficaces à long terme,
y compris sur des critères purement financiers. Au contraire, il existe
des faisceaux de présomptions sérieuses et concordantes pour
affirmer qu’un travail psychothérapique permettant une modification
structurelle des modalités de fonctionnement de la personne est susceptible
d’avoir des effets bénéfiques sur l’ensemble de la
vie, et de diminuer les coûts induits par des pathologies psychologiques
et/ou somatiques, y compris lourdes. Le risque existe actuellement que les politiques publiques, en matière
d’éducation, de recherche, de formation, de santé, d’aménagement
des structures de soin, de protection sociale, d’intervention sociale… s’orientent
exclusivement vers des technologies simples pour lesquelles il existe des preuves
d’efficacité à court terme. Cette pensée à « courte
vue » risque d’avoir des effets inattendus et très
négatifs à plus long terme. Plusieurs exemples en sont donnés
dans ce numéro, qui appellent à une réanalyse urgente
des programmes de recherche et des politiques de santé publique en santé mentale,
avant que des dégâts irréversibles ne soient causés
au corpus de connaissances accumulé au cours des dernières décennies.
Le risque est grand de le voir s’éteindre si rien n’est
fait pour soutenir la recherche le concernant et son utilisation dans les dispositifs
de soin n Spiegel D (sous la direction de). Efficacy and cost-effectiveness
of psychotherapy. Am Psychiatric Press 1999.
Lors du précédent numéro de Pour la recherche sur « l’économie
de la santé et la psychiatrie », il a été évoqué que
les gouvernements européens essaient de maîtriser et de limiter
les dépenses de santé. À cette fin, ces autorités
ont commencé à exiger que les soins soient alloués d’une
façon efficiente. Les interventions psychothérapiques se trouvent
donc confrontées à cette demande et, par ce biais, à celle
d’une meilleure information sur les coûts associés ainsi que
sur les données de coût-efficacité dans la prise en charge
d’une maladie lambda.
On juge communément que les psychothérapies sont excessivement
onéreuses. Les assurances maladies exercent une discrimination à l’égard
de la psychothérapie comme traitement, de peur que cela creuse le trou
de leurs caisses. C’est pour ces raisons que la recherche se penche aujourd’hui
sur le coût-efficacité de la psychothérapie. Malgré la
quantité de recherches sur l’efficacité de la psychothérapie,
on observe une pauvreté alarmante d’études dans ce domaine
particulier. Ce problème est particulièrement évident
en l’absence d’études qui examinent les effets non-cliniques
des traitements et d’autres domaines plus larges pour lesquels l’intervention
peut avoir un impact. La mise en oeuvre de la recherche sur le coût-efficacité de
la psychothérapie est donc importante pour assurer une bonne pratique
clinique et élaborer une politique fondée sur des données
et des preuves. Afin de pouvoir mener une bonne évaluation économique
de la psychothérapie, il est nécessaire d’améliorer
sa spécificité quant à la population concernée,
mais aussi de définir pour quels problèmes la psychothérapie
peut fournir le meilleur bénéfice. Il est également nécessaire
d’identifier les variables, les mesures (de résultats) et les
approches méthodologiques qui sont les plus appropriées pour
générer ces données importantes et permettre la quantification
complète des coûts et des effets de la psychothérapie. Il existe aujourd’hui un certain nombre de zones d’ombre quant à l’évaluation
de la psychothérapie, quelle qu’en soit la forme. Il y a, en effet,
une incertitude liée au résultat de la prise en charge psychothérapeutique,
car tous les patients ne réagissent pas de la même façon à une
psychothérapie. De même, il y a une incertitude liée au
mode de psychothérapie et à l’impact du psychothérapeute.
Il existe également une pénurie de données sur l’effet à long
terme des psychothérapies, de données individuelles ou comparatives
des différentes thérapies. A ce stade de l’évaluation
de la psychothérapie, il est donc nécessaire d’émettre
des hypothèses et de faire des estimations vu que les données
ne sont pas disponibles. Là où il y a de l’incertitude,
les décideurs doivent faire des prévisions/estimations. Les méthodologies
les plus appropriées - et expliquées dans le précédent
numéro de Pour la recherche - sont les études longitudinales
prospectives et la modélisation. L’intérêt de la
modélisation par rapport aux études longitudinales prospectives,
est que ces dernières demandent beaucoup de temps de planification,
d’implémentation, de collecte et d’analyse des données.
De ce fait, à court terme, les décideurs qui doivent faire des
choix ne disposent pas des résultats d’études prospectives. D’autres limites devraient aussi tempérer la « convoitise » dont
ces études font l’objet. Ces études ne peuvent pas toujours
garantir l’équivalence des deux groupes de comparaison. De même,
la comparaison est souvent restreinte à une seule autre thérapie,
qui ne sera pas forcément le standard le jour où les résultats
seront disponibles. Il s’en suit que même si des réponses
peuvent être apportées par ces études prospectives, il
est fort probable qu’il y aura quand même un besoin de modélisation
pour ajuster ou projeter les données afin de répondre aux questions économiques
des décideurs politiques. La modélisation et les études
observationnelles ne sont donc pas concurrentes mais complémentaires. Un
intérêt particulier de la modélisation dans l’évaluation économique
de la psychothérapie est qu’elle permet de réunir plusieurs
sources de données : les essais cliniques randomisés ou non,
les études épidémiologiques, les données de la littérature,
l’opinion d’experts… Cette méthodologie permet également
de faire des comparaisons même lorsqu’il n’y a pas d’études
en comparaison directe. De même, la modélisation permet de faire
des prévisions à long terme, et surtout d’avoir plusieurs
mesures de résultats. Des techniques telles que la modélisation
peuvent ainsi être utilisées par les décideurs, en complément
des études observationnelles, pour évaluer l’impact des différentes
stratégies thérapeutiques sur les coûts et suivant les résultats
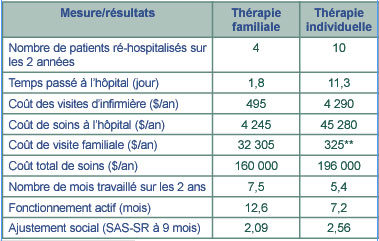
coût-efficacité attendus. Résumé de l’étude de Falloon et al. (1987)* L’étude de Falloon et al. (1987) est une des études
sur la psychothérapie en schizophrénie qui a mesuré le
plus grand nombre de facteurs économiques. Cette étude a suivi
36 patients atteints de schizophrénie et leurs familles sur 2 ans. Ils étaient
randomisés entre une thérapie familiale comportementale ou une
psychothérapie individuelle orientée vers la résolution
de problème. La fréquence pour chaque thérapie était
de 25 séances d’une heure sur une période de 9 mois, initialement
toutes les semaines et ensuite une fois par mois. Lors d’une évaluation
plus fine à 9 mois, des séances mensuelles de maintien ont été associées
jusqu’au 24ème mois. Trois thérapeutes, un psychiatre,
un psychologue et une assistante sociale ont conduit ces séances. Dans
l’échantillon, il y avait 2/3 d’hommes et l’âge
moyen était de 26 ans (18 à 41). Les résultats de cette étude
(tableau 1) ont montré des différences significatives en faveur
de la thérapie familiale comportementale par rapport à la thérapie
individuelle de résolution de problème. Tableau 1 : Les résultats de l’étude Falloon et al.
(1987)* ** En cas de crise, la famille était impliquée ; SAS-SR :
Social Adjustment Scale-Self-Reported Questionnaire Cette étude permet de conclure que la prise en charge familiale est
associée à une morbidité sociale moindre chez les patients
atteints de schizophrénie que la prise en charge individuelle de résolution
de problème. *Fallon IRH, McGill CW, Boyd JL & Pederson J (1985),
Family management in the prevention of morbidity of schizophrenia: social outcome
of a two-year longitudinal study, Psychol Med, 17: 59-66
Berghmans et al. (2004) soulèvent une question importante :
celle des normes et valeurs implicitement contenues dans les instruments de mesure
de coût-efficacité. Leur argument est classique, mais fondamental :
en fonction des indicateurs que nous choisissons d’utiliser, nous déterminons
ce qu’il est bon de faire ou de ne pas faire pour « optimiser » les
soins en fonction du tableau de bord qu’ils nous fournissent. Prétendre
qu’il s’agit d’outils d’observation neutres et impartiaux
est un leurre, et les auteurs demandent à ce que les travaux sur les analyses
coût-efficacité, qui déterminent la rédaction des
guides de bonne pratique, soit accompagnés d’une réflexion
sociale et politique sur les objectifs de la médecine, et tout particulièrement
en santé mentale.
Des analyses prospectives sur des modèles de décision semblent
leur donner raison. Granata et Hillman (1998), par exemple, ont testé les
décisions préconisées sur la base d’études
coût-efficacité pour 6 interventions sur une population hypothétique
de 100 000 patients. Dans près de 60% des cas, les préconisations
maximisant le bénéfice collectif de la population différaient
des préconisations maximisant les bénéfices individuels des
patients, et le plus souvent les guides de pratique choisis pour maximiser
le coût-efficacité des patients ne maximisent pas celui de la
population ! Pour Berghmans et ses collègues, le choix des critères de mesure
dépend essentiellement des visions, et visées, des écoles
de pensée, comme l’illustre le débat toujours renouvelé portant
sur la simple réduction symptomatique, visée par la psychiatrie
biologique et les TCC, opposée à la recherche d’insight et
aux transformations de fond des approches psychodynamiques. Ils rappellent
le constat désormais bien connu que les études de coût-efficacité actuelles1 privilégient
naturellement des observables symptomatiques de courte portée2.
En conséquence, les traitements ne seront jugés « coût-efficaces » qu’en
regard des observables limités choisis pour les évaluer. Plutôt que de mener vers une plus grande « démocratie
médicale », mettant un terme à « l’Eminence-Based
Medecine », au profit d’un « empowerment » du
patient, dont l’autonomie, la responsabilité et l’information
dans la sélection des meilleurs soins serait accrues3,
les auteurs mettent en garde contre le risque de voir le pouvoir basculer vers
les compagnies d’assurance et les faiseurs de politiques publiques, sous
couvert d’évaluation scientifique. Les effets délétères
d’une telle évolution pour les patients eux-mêmes ne nécessitent
pas d’être rappelés, mais cette évolution pourrait
aussi se retourner contre ceux-là mêmes qui la mettent en place
pour leur bénéfice propre, par les conséquences thérapeutiques
négatives, à long terme, de choix réalisés sur
la base d’études à court terme. Burish (2000) apporte des éléments de réflexion intéressants
en ce sens, en examinant le rôle des sciences psychosociales et du comportement
dans la réduction de la morbidité et de la mortalité du
cancer. Le désastre humain, mais également social, économique,
financier… du cancer n’est plus à rappeler. Burish rappelle
qu’aux Etats-Unis 1500 personnes par jour en meurent, et qu’à terme,
un américain sur quatre en mourra. La recherche psychosociale et comportementale est peu soutenue car, complexe,
elle dispose de peu de preuves empiriques. Pourtant, les techniques qu’elle
peut développer sont susceptibles de jouer un rôle décisif
dans la prévention et le soin du cancer, en proposant des stratégies
efficaces pour permettre aux gens d’adopter des styles de vie plus sains,
en améliorant l’observance des traitements, en diminuant leurs
effets secondaires, en améliorant la qualité et la durée
de vie des patients, en réduisant les troubles psychologiques associés
(dépression, PTSD, angoisse, addiction…). Thurin (2005) apporte des détails concrets sur les implications (psycho)thérapeutiques
des connaissances contemporaines sur les mécanismes de cancérogénèse.
Il existe en effet un puissant faisceau convergent de données sur le
rôle potentiel du stress dans la promotion et la récurrence de
certains cancers4. Pour ce qui concerne les variables psychologiques, Garssen (2002) souligne
que sur 71 études sur le cancer, 75% ont montré une association
entre ces variables et le résultat de la maladie, mais qu’aucun
facteur n’a vraiment démontré une influence unique dans
l’initiation ou la progression d’un cancer. Sur la base d’une
ré-analyse très approfondie des études Garssen (2005)
déduit que ce sont les interactions de plusieurs facteurs qui
sont fondamentales et qui devraient être étudiées. Or, ce sont précisément ces psychothérapies « de
fond », qu’on peut considérer comme des éléments
importants d’une politique de prévention primaire qui partout
dans le monde, sont aujourd’hui visées par les programmes de réduction
des coûts, au profit des traitements courts et ciblés. Au regard
des données qui viennent d’être exposées, on peut
légitimement s’interroger sur les conséquences à long
terme d’une telle politique. Si la suppression du soutien financier direct
(remboursement) et indirect (recherche et formation) aux psychothérapies « longues » se
traduit à long terme par un développement accru de pathologies
lourdes pour un pourcentage significatif de personnes qui auraient pu bénéficier
de ces traitements psychothérapiques et n’en ont pas bénéficié en
raison de leur disparition du champ de la thérapeutique, les effets
adverses non seulement pour les patients, mais aussi pour les assureurs qui
auraient mis en place ces politiques de « réduction des coûts » pourraient
s’avérer catastrophiques. Le coût individuel d’un
cancer, d’affections gastro-intestinales et plus généralement
de pathologies à forte composante inflammatoire pour lesquelles le rôle
des facteurs psychologiques a été démontré et qui
sont très fréquemment associées à des troubles
psychiques importants et durables est en effet sans commune mesure avec celui
d’une psychothérapie, même longue. Le problème est que nous ne disposons aujourd’hui que d’intuitions,
fortement étayées par de nombreux résultats convergents
certes, mais d’intuitions tout de même, pour soutenir ce raisonnement.
Le besoin d’études épidémiologiques et cliniques
analysant les effets à long terme d’un travail de psychothérapie
approfondi est criant. Ce travail est indispensable pour savoir si oui ou non,
la psychothérapie a vraiment des effets sur la santé. Il n’est
pas aussi difficile à mettre en place qu’on pourrait le penser.
Des études rétrospectives sont par exemple possibles sur des
populations faciles d’accès, qui fourniraient des éléments
pour mettre en place des études prospectives plus approfondies. Références 1. Le plus souvent à base d’ECR sur des traitements
courts -10 à 20 séances- de pathologies simples sans comorbidités
ni troubles de la personnalité sur des patients de soins secondaires
ou tertiaires non représentatifs de la population clinique primaire. 2. Par exemple l’échelle de Hamilton, plutôt
que celle de Hoglend pour évaluer les résultats. 3. « Empowerment » des patients
dont Berghans et ses collègues considèrent qu’il pourrait être à la
fois plus efficace et plus coût-efficace que l’application systématique
et sans discernement de résultats d’évaluations économiques. 4. Diminution de l’efficacité du système
immunitaire, réduction de l’activité des cellules NK, inhibition
des défenses corporelles de destruction d’agents chimiques carcinogènes,
perturbation de l’apoptose et accumulation d’erreurs dans le génôme
cellulaire, réduction de l’immunité à médiation
cellulaire Bibliographie Berghmans R, Berg M, Van den Burg M, Der Meulen R. Ethical
issues of cost effectiveness analysis and guideline setting in mental health
care, J Med Ethics, 2004 30: 146-150. Burish, Thomas G. The Role of Behavioral and Psychosocial
Science in Reducing Cancer Morbidity and Mortality, Oncologist, 2000
5: 263-266. http://theoncologist.alphamedpress.org/cgi/content/full/5/3/263 Garssen B. Psycho-oncology and cancer : linking psychosocial
factors with cancer development. European Society for Medical oncology 2002. Granata AV, Hillman AL.Competing Practice Guidelines:
Using Cost-Effectiveness Analysis To Make Optimal Decisions, Ann
Intern Med 1998; 56-63. Thurin J.M. Stress, immunité, cancer… un enchaînement
si simple ?, XIIème congrès de la société française
de psycho-oncologie, Lille, 1-2 décembre 2005.
Vouloir mesurer l’efficacité d’un traitement psychothérapique
chez les patients borderline soulève déjà en soi des difficultés
considérables [Gabbard, 1999] : leur prise en charge implique de nombreuses
interventions allant de l’hospitalisation à la psychothérapie
individuelle. Concevoir un groupe contrôle pour des patients dont le
traitement va durer de nombreuses années est pratiquement impossible,
les patients sont instables et leur fidélité au traitement risque
de ne pas être suffisamment longue pour que l’effet de l’intervention
puisse être mesurée. Malgré tous ces obstacles un certain
nombre de cliniciens chercheurs sont parvenus à réaliser des études
d’efficacité de grande qualité, incluant même des
analyses comparatives de coût, portant sur des psychothérapies
psychanalytiques. Waldinger et Gunderson (1987) ont été les premiers à étudier
les évolutions de 5 patients borderline traités sur une période
d’environ 5 ans. Celles-ci concernaient l’angoisse d’abandon
qui avait disparu, leur capacité de former des relations stables, la
réduction de leur impulsivité et leur capacité d’exprimer
un large éventail d’affects. Stevenson et Meares (1992) ont réalisé une étude à partir
de 30 patients qui constituaient leur propre contrôle. Cette étude
est décrite en détail dans l’expertise collective (pp 137-139)
et nous y renvoyons. Insistons sur le fait que les réductions symptomatiques
observées les plus fréquentes concernaient l’impulsivité,
les toxicomanies, l’instabilité affective, la colère et
le comportement suicidaire. Un autre changement a été une réduction
marquée et statistiquement significative du temps passé en dehors
du travail durant les 12 mois après la thérapie (1,37 mois par
an) par rapport aux 12 mois précédant la thérapie (4,
47 mois par an). Ce groupe a également fait la démonstration
d’une amélioration significative dans d’autres mesures :
1) le nombre des visites médicales s’est réduit de 14%,
2) le nombre d’épisodes d’auto-mutilation s’est réduit
d’un quart, 3) le nombre de journées d’hospitalisation a
diminué de 59% et 4) Le temps d’hospitalisation complète
a chuté de 50%. Les coûts ont été comparés 6 mois avant traitement,
pendant les 18 mois de traitement et durant les 18 mois de la période
de suivi. Durant le traitement, les deux groupes qui étaient similaires en terme
de coûts relatifs à la santé avant le traitement ont suscité des
coûts comparables. Les coûts plus élevés du traitement
hospitalier partiel ont été compensés par les coûts
plus faibles des soins intra-hospitaliers, des médicaments ou des traitements
en salles d’urgence. Les tests ont montré que les coûts
annuels estimés étaient significativement plus bas pour les groupes
d’hospitalisation partielle et de soin psychiatrique général
comparés aux 6 mois précédant le traitement. Le coût
concernant les médicaments et les urgences ne s’est réduit
de façon significative que dans le groupe d’hospitalisation partielle. Le résumé de ces études et leurs références
bibliographiques peuvent être consultés dans le chapitre de l’expertise
collective :
* Glen O Gabbard et Susan G Lazar ont préparé un rapport
sur cette question pour la Commission sur la psychothérapie par les
psychiatres de l’APA. Leurs conclusions renvoient à une série
d’études dont chacune mériterait une présentation. http://www.psych.org/psych_pract/ispe_efficacy.cfm
- A la fin de la psychothérapie, le patient traité moyen va
mieux que 80% des patients non traités [1]. - L’importance de l’effet de la psychothérapie est équivalente à celle
du niveau qui justifie l’interruption des essais cliniques parce qu’il
ne serait pas éthique de priver les patients d’un traitement aussi
efficace [2]. - La thérapie familiale réduit le taux de rechute chez les patients
présentant une schizophrénie à un niveau équivalent
(50%) à celui d’un médicament antipsychotique [3]. - Pour les enfants présentant des troubles anxieux et dépressifs
et pour ceux qui présentent des pathologies graves ou multiples, le
traitement psychanalytique intensif à 4-5 fois par semaine est plus
efficace qu’une thérapie à 1-3 fois par semaine, et la
durée du traitement est corrélée positivement avec de
meilleurs résultats [4,5]. - Une étude du Consumer reports portant sur 2900 abonnés
qui ont fait une psychothérapie émanant de professionnels de
la santé mentale a montré qu’une durée plus longue
du traitement a été associée à de meilleurs résultats,
et que les plus mauvais résultats ont été liés à des
plans d’assurance ou de managed care qui ont artificiellement
limité la fréquence et la longueur de la psychothérapie
[6]. - Les résultats du programme de recherche du NIMH sur le traitement
de la dépression ont prouvé que les traitements brefs étaient
insatisfaisants pour la plupart des patients. En particulier, les patients
handicapés pour le travail et perfectionnistes ont besoin d’une
durée plus longue de psychothérapie pour se rétablir [7,8,9]. - Les patients présentant un cancer du sein avec métastases
et un mélanome malin ont statistiquement des améliorations significatives
dans la survie et la morbidité une fois traités avec la thérapie
de groupe [10,11]. - La thérapie psychodynamique des patients dépendants aux opiacés
sous méthadone leur permet de maintenir leurs gains au suivi de
six mois en comparaison au conseil standard sur la drogue [12]. - Une revue de la littérature de langue anglaise entre 1984 et 1994
a trouvé que dans 88% des études, la psychothérapie contribue à réduire
les coûts quand elle est utilisée pour des patients présentant
des troubles psychiatriques graves et une addiction sévère en
réduisant les hospitalisations, les dépenses médicales,
et l’incapacité de travail [13]. - La psychothérapie bi-hebdomadaire sur une période de douze
mois est fortement rentable avec des patients présentant un trouble
de la personnalité borderline parce qu’elle réduit
l’utilisation des services d’hospitalisation psychiatrique, le
soin en urgence, et les rendez-vous avec d’autres spécialistes
médicaux. Le rendement au travail est également amélioré.
Les économies ont été évaluées à $10.000
par patient par an [13,14,15]. - Comparant le système de soin en santé mentale de l’Australie
avec sa couverture illimitée de la psychothérapie, y compris
de la psychanalyse, à la couverture limitée de la psychothérapie
en Nouvelle Zélande, le coût du soin psychiatrique par habitant
en Nouvelle Zélande est 44% plus élevé en raison d’une
plus grande utilisation de l’hospitalisation psychiatrique [16]. - L’étendue de la couverture de la psychothérapie (accompagnée
d’une revue de son utilisation) pour les militaires à charge aux États-Unis
par CHAMPUS a eu comme conséquence une économie nette de $200
millions sur 3 ans par des réductions de l’hospitalisation psychiatrique.
Pour chaque $1 dépensé pour la psychothérapie, $4 ont été sauvés
[17]. - Une étude allemande récente de 666 patients en psychothérapie
dynamique et psychanalytique a constaté que le traitement avait diminué les
visites médicales d’un tiers, réduit les jours de travail
perdus des deux-cinquièmes, et des jours d’hôpital des deux-tiers.
Les résultats avec succès ont été liés à une
plus longue durée du traitement [18]. - Même lorsque le soin psychiatrique est libre, ce n’est que 4.3%
de la population qui utilise la psychothérapie ambulatoire, et la longueur
moyenne du traitement est 11 séances [19]. - Les études ont documenté le fait que des co-paiements plus élevés
pour la thérapie de patient étaient fréquemment hors d’atteinte
de ceux qui sont dans le plus grand besoin [20, 21]. 1. Lambert MJ et Bergin AE. The effectiveness of psychotherapy.
In Handbook of Psychotherapy & Behavior Change (4th ed.). Bergin
A & Garfield S (eds). New York: John Wiley & Sons, 1994, pp. 141-150. 2. Ursano R et Silberman EK. Psychoanalysis, psychoanalytic
psychotherapy, and supportive psychotherapy. In The American Psychiatric Press
Textbook of Psychiatry (2nd ed.). Hales E, Yudofsky SC, Talbott J (eds). Washington,
DC: American Psychiatric Press, 1994. 3. Hogarty GE et al. The environmental-Personal
Indicators in the Course of Schizophrenia (EPICS) Research Group: Family psychoeducation,
social skills training, and maintenance chemotherapy in the aftercare treatment
of schizophrenia. II: two-year effects of a controlled study on relapse and
adjustment. Arch Gen Psychiatry, 48:340-347, 1991. 4. Fonagy P et Target M. Predictors of outcome in child psychoanalysis:
a retrospective study of 763 cases at the Anna Freud Centre. J Am Psychoanal
Assoc, 44:27-77, 1996. 5. Target M et Fonagy P. Efficacy of psychoanalysis for children
with emotional disorders. J Am Acad Child Adolesc Psychiatry, 33:1134-1144,
1994. 6. Consumer Reports. Mental Health: Does therapy help ? November
1995, pp. 734-739. 7. Blatt S et al. Impact of perfectionism and need
for approval on the brief treatment of depression: the National Institute of
Mental Health Treatment of Depression Collaborative Research Program revisited. J
Consult Clin Psychol, 63:125-132, 1995. 8. Elkin I. The NIMH Treatment of Depression Collaborative
Research Program: where we began and where we are. In, Handbook of Psychotherapy & Behavior
Change (4th ed.). Bergin A & Garfield S (eds). New York: John Wiley & Sons,
1994. 9. Mintz J et al. Treatment of depression and the
functional capacity to work. Arch Gen Psychiatry, 49:761-768, 1992. 10. Spiegel D et al. Effective psychosocial treatment
on survival of patients with metastatic breast cancer. Lancet. 2:888-891,
1989. 11. Fawzy F et al. Malignant melanoma effects of
an early structured psychiatric intervention: coping and affective state on
recurrence and survival 6 years later. Arch Gen Psychiatry, 50:681-689,
1993. 12. Woody GE et al. Psychotherapy in community methadone
programs: a validation study. Amer J Psychiatry, 152:130-1308, 1995. 13. Gabbard G et al. The economic impact of psychotherapy:
a review, Am J Psychiatry, 154:147-155, 1997. 14. Linehan M et al. A cognitive-behavioral treatment
of chronically parasuicidal borderline patients. Arch Gen Psychiatry, 48:1060-1064,
1991. 15. Stevenson J & Meares R. An outcome study of psychotherapy
for patients with borderline personality disorder. Am J Psychiatry, 149:358-362,
1992. 16. Andrews G. Private and public psychiatry: a comparison
of two health care systems. Am J Psychiatry, 146:881-886, 1989. 17. Zients A. Presentation to the Mental Health Work Group,
White House Task Force for National Health Care Reform, April 23, 1993. 18. Dossman R et al. The long-term benefits of intensive
psychotherapy: a view from Germany, in S Lazar (ed) Psychoanalytic Inquiry
Supplement, Intensive dynamic psychotherapy: making the case in an era of managed
care, pp. 74-86, 1997. 19. Manning WG Jr et al. How cost sharing affects
the use of ambulatory mental health services. JAMA, 256:1930-1934,
1986. 20. Landerman L et al. The relationship between
insurance coverage and psychiatric disorder in predicting use of mental health
services. Am J Psychiatry, 151:1785-1790, 1994. 21. Simon G et al. Impact of visit co-payments on
outpatient mental health utilization by members of a health maintenance organization. Am
J Psychiatry, 153:331-338, 1996.
Gabbard et al. (1997)1 ont passé en revue des
données incluant l’impact de la psychothérapie sur le traitement
des troubles psychiatriques tels que les troubles affectifs, la schizophrénie,
les troubles de la personnalité, l’anxiété et la toxicomanie,
sur les coûts des soins de santé. Les auteurs ont mené une
recherche MEDLINE pour identifier les études publiées entre 1984
et 1996 ; ils ont identifié 686 articles sur la psychothérapie.
Cependant seuls 41 articles portant sur 35 études concernaient la psychothérapie
en incluant des mesures de résultats ayant des implications économiques.
Pour être inclues dans la revue, les études devaient ensuite avoir
i) un groupe de comparaison, ii) la maladie principale étudiée
devait être une maladie psychiatrique, et iii) les résultats devaient
inclure des données économiques permettant de déduire des
coûts. Parmi les 35 études, seules 18 études répondaient à tous
ces critères d’inclusion.
Les études inclues dans la revue étaient soit randomisées
(10 essais cliniques) soit non-randomisées (8 essais cliniques). Pour
les essais randomisés, c’est seulement pour les troubles affectifs
que l’impact économique est faible. Pour tous les autres troubles
un impact économique parfois statistiquement significatif était
observé dans les études. Par contre, lorsque les essais non-randomisés sont étudiés,
la psychothérapie engendre des économies de coûts même
dans le traitement des troubles de l’humeur. Lorsque les auteurs considèrent les deux types d’essais, ils
concluent que 88,9% des études appropriées au sujet étudié démontre
un avantage économique de la psychothérapie. L’impact le
plus fort de la psychothérapie se situe au niveau de la réduction
du temps d’hospitalisation et sur l’incapacité de travailler. Gabbard et al (1997) ont cependant voulu attirer l’attention
sur les limites de ces études. Ces études qui ont été passées
en revue, utilisent généralement des petits groupes de sujets.
Aussi, le rapport de coût n’a souvent pas été étudié.
Les études qui ont fourni une analyse coût-avantage sont peu nombreuses
et en outre elles comportent des inexactitudes dans les calculs des charges
par rapport aux coûts. Les coûts et l’utilisation n’étant
pas des objectifs principaux dans la plupart de ces études, certains
coûts principaux n’ont pas été évalués.
Cependant, l’objectif principal de ces études n’était
pas le calcul d’un rapport coût-efficacité et dans certaines
d’entre elles, les résultats n’étaient pas assortis
de mesures statistiques. Les auteurs font également noter que peu d’études
présentent des résultats négatifs de ces thérapies,
ce qui relève probablement d’un biais de publication. Cette revue a démontré l’effet économique de la
psychothérapie, par la mesure de l’impact sur les symptômes,
amélioration de l’estime de soi et de sa prise en charge, mais
aussi du soutien social, induisant ainsi au réduction du coût
du traitement et l’amélioration du fonctionnement économique
du patient. Addendum Lors de ma thèse sur la « Modélisation économique
de la prise en charge globale de la schizophrénie en France, Allemagne
et Grande Bretagne », j’ai réalisé une mise à jour
de la revue faite par Gabbard et al. (1997), mais exclusivement sur
l’impact de la psychothérapie en schizophrénie. Lors de cette mise à jour, la recherche MEDLINE de la littérature
de 1985 à 2003, n’a découvert que onze nouvelles études
publiées depuis la revue de Gabbard et al. sur l’impact
de la psychothérapie dans la prise en charge de la schizophrénie.
On peut ainsi constater que malgré la demande accrue d’évaluation économique
sur la psychothérapie, les mesures de coût-efficacité n’ont
pas été systématiquement incorporées dans les nouvelles études
sur la psychothérapie. Cela pourtant permettrait de pouvoir identifier
pour quels sous-groupes de patients, la meilleure utilisation du temps, de
l’énergie et des fonds monétaires est justifiée
(K. H.) 1. Gabbard GO, Lazar SG, Hornberger J, & Spiegel D. The
Economic Impact of Psychotherapy: A Review, Am J Psychiatry, 1997,
154(2): 147-155
Une équipe de recherche d’Helsinki présente un plan de recherche
dont le but est l’évaluation coût-efficacité de différents
type de psychothérapies. Ce projet a débuté dans les années
1980, alors qu’une nouvelle législation concernant la prise en charge
des psychothérapies est entrée en vigueur en Finlande.
Le projet de recherche s’est orienté vers quatre méthodes
de psychothérapie fréquemment utilisées en Finlande :
la psychanalyse, la psychothérapie psychodynamique à long terme,
la psychothérapie psychodynamique à court terme et la psychothérapie
orientée vers la résolution de problème. La comparaison
des résultats se fera autour de trois point de vue différents :
psychiatrie clinique, psychologie et sociale. Un groupe de patients (n=330) déprimés ou anxieux sont randomisés
dans les trois types de thérapie, la psychothérapie psychodynamique à long
terme, la psychothérapie psychodynamique à court terme et la
psychothérapie orientée vers la résolution de problème.
Les patients en psychanalyse, ont été exclus de la randomisation
mais restent intégrés dans l’étude. La psychothérapie orientée vers la résolution de
problème est une psychothérapie à court terme.
Le nombre de séances se situe entre 5 et 12, programmées
habituellement dans un semestre. Le but de cette thérapie est de faire
prendre conscience aux patients de leurs ressources et de les encourager à les
utiliser aussi efficacement que possible afin de trouver des solutions pratiques
aux problèmes. Le but est donc de trouver des outils pour la résolution
des problèmes plutôt que d’explorer les facteurs psychologiques
sous-tendant ces problèmes. 95/330 patients ont suivi cette thérapie. La psychothérapie psychodynamique brève se déroule
sur 20 séances (une par semaine) sur une période de 6 mois. Le
but de cette psychothérapie est de concentrer le patient de façon
intensive sur un conflit spécifique sous-tendant les symptômes.
Le but est limité et se concentre seulement sur un problème spécifique.
95/330 patients ont suivi cette thérapie. La psychothérapie psychodynamique à long terme se déroule
suivant 2 ou 3 séances par semaine sur une durée moyenne de 3
ans. Cette méthode de thérapie est basée sur la théorie
psychanalytique et vise à changer la personnalité du patient, à améliorer
l’estime de soi bien que de manière plus limitée que dans
une psychanalyse. 100/330 patients ont suivi cette thérapie Dans la psychanalyse, le but n’est pas de soulager les symptômes
du patient aussi rapidement que possible mais de commencer plutôt un
nouveau développement, qui aide le patient à atteindre un changement
permanent ce qui facilitera l’accomplissement d’un meilleur équilibre
mental. 40/330 patients ont suivi cette thérapie. Les thérapeutes devaient avoir une expérience d’au
moins deux années avec le type de thérapies choisi. Ils ont travaillé sans
manuel. Les patients âgés de 20 à 45 ans entraient dans
le protocole suivant un diagnostic de dépression ou d’anxiété,
ils ont été recrutés à la suite de leur demande
d’aide dans le secteur de santé mentale d’Helsinki. Les
facteurs d’exclusion ont été : les désordres psychotiques,
les désordres graves de caractère, l’abus de substance,
la maladie somatique grave de cerveau, le retardement mental. Les mesures de résultats ont été traitées
suivant différents axes : Symptômes : Hamilton Depression Rating Scale (HDS)
(Hamilton 1960, Williams 1988) ; Hamilton Anxiety Rating Scale (HARS-G) (Hamilton
1959, Bruss et al 1994) ; Symptoms Check List (SCL-90) (Degoratis et al 1973)
; Beck Depression Inventory (BDI) (Beck et al 1961) ; Scale for Suicidal Ideation
(SSI) (Beck et al 1979) Diagnostic psychiatrique : DSM-IV (American Psychiatric Association
1994) Psychologie : Quality of Object Relations Rating Scale (QRS)
(Azim et al 1991) ; Defence Style Questionnaire (DSQ) (Bond et al 1983, 1986)
; Structural Aspects of Social Behaviour (SAS Bintroject) (Benjamin 1996) ;
Rorschach Inkblot Technique (Comprehensive System) (Exner 1993, Rorschach 1921) Social : Global Assessment Functioning Scale (GAF) (American
Psychiatric Association 1994) : Social Adjustment Scale (SAS) (Paykel et al
1971) ; Inventory of Interpersonal Problems (IIP) (Horowitz 1988) ; Life Situation
Survey (Chubon 1987) ; Perceived Competence (Wallston 1990) ; Sense of Coherence
Scale (SOC) (Antonovsky 1987) ; Assessment of working capacity (HPS). Un élément important de l’intérêt de ce protocole
est qu’il a tenté de cerner le coût direct du traitement
mais également les coûts indirects liés à la maladie
pour laquelle le traitement est engagé. En effet, le patient peut utiliser
des traitements annexes pour différentes raisons. La mesure des coûts indirects est un domaine méthodologiquement
contesté car dans cette évaluation il y a habituellement
beaucoup plus d’incertitude que dans l’évaluation des coûts
directs. C’est une des raisons pour laquelle, les coûts indirects
sont souvent totalement négligés dans beaucoup d’études
d’évaluation économiques. Cette étude a considéré comme très pertinent de
se préoccuper des coûts indirects car ces derniers peuvent devenir
très significatifs en regard du type de thérapie choisi. En 2004 est paru un rapport sur les premiers résultats de cette étude.
Il indique que les mesures de résultats ont été évaluées
jusqu’à 9 fois pendant un suivi de cinq ans. Les patients en psychothérapie
psychodynamique brève et en thérapie orientée vers la
résolution de problème ont montré une nette amélioration
des états dépressifs et des symptômes anxieux pendant
la première année du suivi, tandis que les capacités
de travail, le fonctionnement de la personne et le fonctionnement social
n’ont été que légèrement améliorés.
Le résultat n’a pas différé entre les 2 formes de
thérapie ; les deux types sont aussi efficaces dans le traitement des
troubles dépressifs et anxieux, mais pour la majorité des patients
ils ne sont pas suffisants pour produire la guérison. De plus longs
suivis sont nécessaires pour évaluer la durée des effets
de traitement dans les 2 groupes. Timo Maljanen, Päivi Paltta et Markku Kaipainen. The
Cost-Effectiveness of Psychotherapy, 2000 http://www.nek.lu.se/ryde/luche99/Papers/Maljanen.pdf http://www.kela.fi/in/internet/julkaisu.nsf/WWWPubAll/EK130504095239?opendocument http://www.kela.fi/in/internet/english.nsf/NET/190504124853PB?OpenDocument Les lombalgies chroniques (LC) entretiennent avec la dépression, des
liens complexes. Souvent, les LC sont considérés comme des dépressions
masquées, mais les troubles de l’humeur observés ne sont
pas toujours liés à une dépression. On note d’ailleurs,
dans quelques études de qualité assez faible1,5,
que les anti-dépresseurs (AD ) seraient moins efficaces dans la dépression
du lombalgique. Il s’agit peut-être d’une entité particulière. A ce jour, il semble en fait que la médecine soit inefficiente à régler
le problème et Fouquet et coll5 proposent
d’ailleurs de le démédicaliser, en diminuant en particulier
le recours aux AD et en améliorant la prise en charge psycho-socio-professionnelle.
En agissant sur l’estime de soi, la réassurance et en abaissant
les cognitions de catastrophisme, les TCC ont par exemple montré à plusieurs
reprises leur efficacité sur la douleur des LC1. Mais
le difficile problème de la reprise du travail et du risque de désocialisation
ne sont pas surmontés. Une étude de Loisel6 menée
au Québec semble montrer que réalisée sur le lieu de travail
l’intervention de réhabilitation est coût-efficace sur le
critère de jugement de l’arrêt de travail, mais une récente
revue systématique de la littérature7 a des
conclusions mitigées : l’étude coût-efficacité est
actuellement impossible (hétérogénéité des
interventions et la qualité insuffisante des études d’évaluation économique). Aujourd’hui, c’est l’intervention préventive qui
est préconisée2,3. Le rapport de la DGS de Mars
20034, se fixait comme objectif dans un délai de 5
ans, la réduction de 20% en population générale de la
fréquence des lombalgies entraînant une limitation de l’activité professionnelle,
et la réduction de 20% de la fréquence des LC. L’identification
précoce des patients à risques de chronicisation des lombalgies
est possible par exemple grâce à l’indice de Valat8.
Une étude menée en Haute-Vienne (Nicot A. Cette étude
en cours de publication, est référencée dans l’étude
sur les arrêts maladies publiée par l’ANAES2)
décrit la situation qui s’installe fréquemment dans laquelle
patient, médecin traitant et médecin conseil sont d’accord
pour la prolongation de l’arrêt maladie du fait de la douleur,
alors que les médecins (traitants et conseils) savent que la douleur
ne guérira pas. Il est tenté alors de rompre ce cercle et de
favoriser le retour précoce au travail, en permettant aux médecins
(traitants, conseils et du travail) de valoriser la reprise du travail malgré la
douleur. Une intervention pourrait associer précocement le médecin
du travail jouant alors un rôle de facilitateur auprès de l’entreprise.
Cette approche devrait bénéficier d’une étude scientifique. 1. Diagnostic, prise en charge et suivi des malades atteints
de lombalgie chronique. ANAES. Recommandations de pratiques cliniques. 2000 http://www.has-sante.fr/anaes/Publications.nsf/nPDFFile/RE_LILF-4Y9HJZ/$File/lombalgie_dec2000_recos.pdf?OpenElement 2. Arrêts maladie : Etat des lieux et propositions
pour l’amélioration des pratiques. ANAES. Septembre 2004. http://www.anaes.fr/anaes/anaesparametrage.nsf/Page?ReadForm&Section=/anaes/SiteWeb.nsf/wRubriquesID/APEH-3YTFUH?OpenDocument&Defaut=y& 3. Lombalgies en milieu professionnel : quels facteurs
de risque et quelle prévention ? Expertise collective INSERM 2000 4. http://www.sante.gouv.fr/htm/dossiers/losp/61lombalgie.pdf 5. Fouquet B, Lasfargues G, Roquelaure Y, Herisson
C. Santé mentale, appareil locomoteur et pathologies
professionnelles. Masson. Mars 2005. 6. Loisel P et coll. Cost-benefit
and cost-effectiveness analysis of a disability prevention model for back pain
management: a six year follow up study. Occup Environ Med, 2002, 59 (12) : 807-15. 7. Van der Roer N et coll. What
is the most cost-effective treatment for patients with low back pain? A systematic
review. Best Pract Res Clin Rheumatol. 2005 Aug ;19 (4):671-84. 8. Valat J-P et coll. Indice prédictif de l’évolution
chronique des lombalgies aiguës. Elaboration par l’étude
d’une cohorte de 2 487 patients. Rev. Rhum.[Ed. Fr.], 2000;
67:528-35.
Editorial - Comitť de rťdaction -
Évaluation économique de la psychothérapie,
est-ce possible ?
Karina Hansen
Psychothérapies courtes et pathologies lourdes. Des économies
qui coûtent cher ?
Xavier Briffault
Les observables plus complexes, ou qui demandent des observations plus longues,
ne sont pas pris en compte, et les traitements qui s’en préoccupent,
n’étant plus alors « empiriquement validés » auront
une tendance mécanique à disparaître du champ du soin dans
un système où les décisions de remboursement, par exemple,
sont fondées sur les « meilleures preuves disponibles ».
Parmi les grands types de stress c’est le stress chronique qui semble
le plus impliqué. Cependant, des travaux récents montrent également
le rôle que peut avoir le système sympathique dans le développement
cancéreux. Ces aspects donnent une base physiologique aux effets favorables
de traitements psychosociaux sur leur pronostic (études de Spiegel sur
le cancer du sein et de Fawzy sur le mélanome). D’autres études
montrent l’impact du stress lié à l’annonce du traitement,
aux inquiétudes pour l’entourage, et aux traitements chirurgicaux
et chimiothérapiques, non seulement en termes de souffrance psychologique
mais de répercussion sur les défenses immunitaires. A ces facteurs « aigus » s’ajoutent
les facteurs psychologiques de fond, en particulier certaines composantes de
personnalité et la dépression.
En effet, comme cela a été démontré sur des pathologies
plus simples (dermatologiques, gastro-entérologiques, infectieuses…),
la convergence et même l’interaction entre facteurs somatiques
et psychologiques contribuent à amener l’organisme au delà d’un
seuil à partir duquel il entre dans le champ de la pathologie. On entre
là dans le domaine de la complexité et des réaménagements
en profondeur des modes de fonctionnement et de la relation à soi et
au monde, du travail sur la singularité de la personne, apanage des
psychothérapies « de fond » au long cours plutôt
que des psychothérapies brèves symptomatiques.
http://jme.bmjjournals.com/cgi/reprint/30/2/14
http://www.annals.org/cgi/content/full/128/1/56 Coût efficacité de la psychothérapie psychodynamique
pour les patients borderline
Résumé JM Thurin
D’autres études ont suivi, parmi lesquelles celles de Monsen et al (1995),
celle de Meares et al (1999), celle « focalisée
sur le transfert » de Clarkin et al (2001) et
celle de Bateman et Fonagy (1999-2001) dont la troisième étape
a porté sur l’évaluation des coûts de santé associés à un
traitement d’orientation psychanalytique en hospitalisation partielle
comparée à ceux d’un groupe traité de façon
habituelle.
Trois catégories de coûts ont été prises en compte
: 1) le soin psychiatrique, qui incluait le coût total d’hospitalisation,
le traitement ambulatoire et le traitement en service d’hospitalisation
partielle ; 2) le coût du traitement pharmacologiques et 3) les coûts
d’hôpital général liés à des interventions
dans des salles d’urgence.
Après la sortie, les coûts ont divergé de façon
importante. Le coût annuel moyen de soin par le groupe d’hospitalisation
partielle a représenté le cinquième de celui du groupe
de soin psychiatrique et cela s’est répercuté dans tous
les domaines. Cette étude montre que des économies considérables
ont été faites avec un traitement hospitalier partiel spécialisé pour
les patients borderline par rapport aux soins habituels.
Psychothérapie : trois approches évaluées. (Inserm 2004)
et sur
www.techniques-psychotherapiques.org/documentation/expertisecollective/
Efficacité
et coût-efficacité de la psychothérapie*
Résumé par JM Thurin
La Psychothérapie marche
La psychothérapie est génératrice d’économie
La psychothérapie n’est pas utilisée à tort et à travers
Références
L'impact économique de la psychothérapie
: une revue de Gabbard et al
Karina Hansen
Référence
Coût efficacité de la psychothérapie
: le projet finlandais
Résumé par Monique Thurin
Description des psychothérapies par les auteurs :
Ici, les coûts directs incluent la valeur économique de services
et d’autres ressources qui sont consommés dans le processus de
traitement. Les coûts indirects sont des coûts qui sont supportés
par la conséquence de la maladie : l’incapacité liée à la
maladie mais aussi aux traitements qui peuvent empêcher la personne de
travailler. La valeur de ces coûts indirects est déterminée
sur la base des pertes de production qui ont lieu en raison des incapacités
pour fonctionner.
Les coûts sont évalués sur une période de suivi
de 5 ans.
Le HPS est l’une des plus grandes études cliniques sur l’effet
de la psychothérapie dans le traitement des troubles dépressifs
et anxieux. Nous espérons des résultats complémentaires
de cette étude dans les prochains mois.
Lombalgie, dépression et psychothérapie. Une analyse médico-économique
est-elle possible et utile ?
Philippe Nicot (médecin généraliste)
Les lombalgies, et leur chronicisation, sont un problème de santé publique
majeur et sont à l’origine de dépenses de santé considérables4.
Elles affectent en majorité des adultes ayant un travail manuel, en milieu
ou fin d’activités. La principale complication est la chronicisation,
avec la non reprise d’un travail. Les principaux facteurs de chronicisation
sont environnementaux (notamment insatisfaction au travail, précarité et
insatisfaction sociale professionnelle et familiale5).
Références
http://www.inserm.fr/fr/home.html
http://oem.bmjjournals.com/cgi/content/abstract/59/12/807
Références
Dernière mise à jour : 24 aôut 2006 16:18:38
Monique Thurin
Accueil PLR
![]()